[vc_row][vc_column][vc_column_text]
No Guia para a Dor Femoropatelar-Parte 5 o autor, Dan Pope, fala sobre quais fatores afetam a capacidade da articulação patelofemoral de tolerar carga.
As palavras femoropatelar (FP) e patelofemoral (PF) são usadas de maneira intercambiável no texto, assim como as palavras stress e estresse.
Aos que ainda não leram as partes anteriores acessem:
- Guia para Dor Femoropatelar – Parte 1
- Guia para Dor Femoropatelar – Parte 2
- Guia para Dor Femoropatelar – Parte 3
- Guia para Dor Femoropatelar – Parte 4
Guia para a Dor Femoropatelar: Parte 5 – Fatores que Afetam a Capacidade
Dan Pope
Adaptação: Prof Marcus Lima
A Síndrome de Dor Femoropatelar (SDFP) é a forma de dor no joelho mais comum tratada na fisioterapia. Escrevi esta série para ajudar as pessoas a entenderem melhor essa condição, porque ocorre e como consertar.
Neste artigo iremos discutir os fatores que influenciam a capacidade da articulação patelofemoral e como isto afeta a dor no joelho.
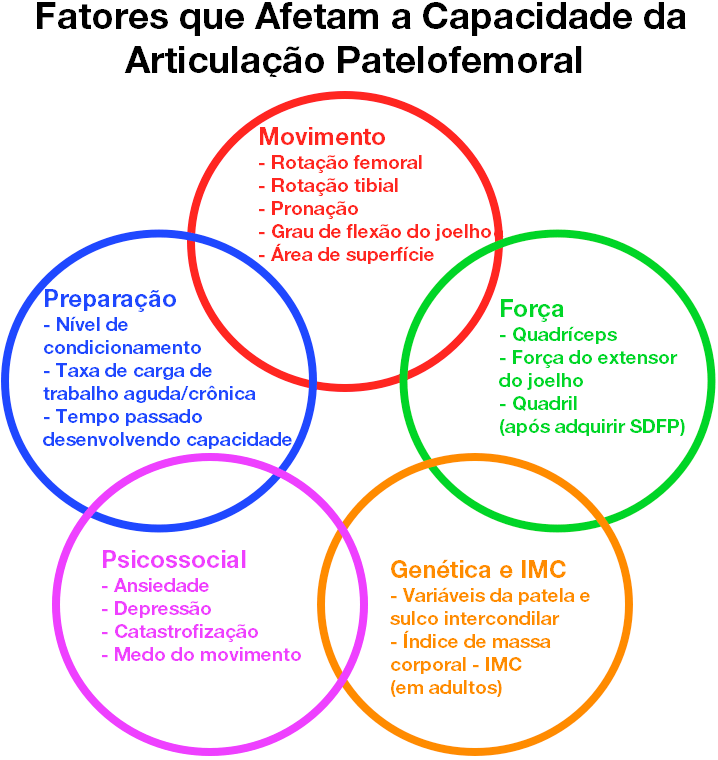
O que nos leva à questão, quais fatores afetam nossa capacidade?
- Preparação
- Força
- Qualidade de Movimento
- Fatores Psicossociais
- Genética e Índice de Massa Corporal (IMC)
1: Preparação
Temos muitas novas pesquisas mostrando que um preditor muito grande de lesão é o volume de treinamento. Se passamos de determinado limiar de volume de treino, nosso risco de lesão sobe (17, 18, 19).
Uma área particularmente promissora na pesquisa de predição de lesões é a análise de picos no volume de treinamento do atleta (20). A maior parte dessa pesquisa vem de Tim Gabbet, que tem estudado atletas de futebol e rúgbi. Picos no volume de treinamento são definidos como qualquer evento que excede muito o volume típico de treinamento.
Isso faz sentido, faça muito mais do que o corpo está acostumado e acabe se machucando. Tim chama isso de taxa de carga de trabalho aguda para crônica.
Basicamente, se a carga de treinamento aguda (o volume total realizado em uma determinada semana) é muito maior do que a carga de treinamento crônica (a média de volume de treinamento ao longo de várias semanas passadas), então é mais provável que ocorra uma lesão (17, 18, 19).
Alguns exemplos:
- Um atleta que inicia um programa de agachamentos além de seu treino regular e começa a sentir dor no joelho.
- Um atleta que começa a adicionar corridas intervaladas 2x por semana além de seu treino regular e começa a sentir dor no joelho.
O que Tim também descobriu foi que altos volumes eram na verdade preditivos de menor risco de lesão (2).
Tim descobriu que atletas com maior VO2 máximo (um marcador de condicionamento cardiovascular) e que tinham realizado uma pré-temporada maior eram menos propensos a se lesionar (17, 18, 19). Basicamente, atletas com maior condicionamento e períodos mais longos de preparação antes da temporada competitiva diminuíram as chances de se machucar.
Atletas que estavam acostumados a lidar com um maior volume de treino eram menos propensos a se lesionar. Isso faz sentido, atletas que treinam com um maior volume são potencialmente mais adaptados a isso.
Eles estão potencialmente criando maior “capacidade” de lidar com estas cargas de treinamento e diminuem a possibilidade de lesão ao serem expostos à ambientes de maior volume de treinamento (torneios, competições com muitos dias, etc.).
Lembre-se do atleta de levantamento de peso olímpico descrito nos artigos passados (N.T: Parte 4). Ele era capaz de aumentar sua capacidade ao longo do tempo para lidar com um maior volume de treino sem se lesionar.
Podemos utilizar os mesmos conceitos e aplicá-los em nossas táticas de prevenção de lesão. Lentamente aumentar o volume de treinamento ao longo do tempo pode aumentar nossa capacidade e tornar-nos melhores em lidar com quantidades de stress cada vez maiores.
2: Força
De longe o maior preditor de desenvolver Síndrome de Dor Femoropatelar (SDFP) é fraqueza na extensão do joelho ou fraqueza no quadríceps (2, 21, 22). Pessoas com SDFP mostraram ter um déficit de força de 6-12% quando comparadas a um grupo controle saudável, sem SDFP (2).
Isso faz sentido, se o quadríceps não é capaz de lidar com o stress causado por uma determinada atividade, o joelho torna-se sintomático. Também parece que sofrer de SDFP cria (ou aumenta) a fraqueza.
Pacientes com SDFP tendem a exibir fraqueza nos músculos do quadril (abdutores, extensores, rotadores externos) (4). Também mostraram força reduzida na parte lateral do core (9).
Essas reduções em força também tendem a se correlacionar com o valgo dinâmico (N.T: Mostrado na imagem abaixo) observado em tarefas de agachamento unilateral (4). o que é interessante é que a fraqueza dos músculos do quadril (abdução e rotação externa) NÃO É um preditor de SDFP (21, 22).
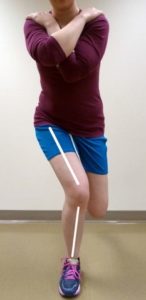
Algumas pesquisas na realidade mostram que aqueles com maior força muscular no quadril têm um risco aumentado de desenvolver Síndrome de Dor Femoropatelar (SDFP) (2). Parece que fraqueza no quadril ocorre somente após se instalar o quadro de SDFP.
Faz sentido que ter fraqueza no quadril pode criar movimento disfuncional durante atividades como variações de agachamentos e saltos, e, portanto, SDFP, mas tenha em mente que as pesquisas não suportam isso (21, 22, 2).
Fraqueza no quadril potencialmente não é a causa, mas mais uma consequência (2).
Nota: Força muscular póstero-lateral do quadril NÃO É um bom indicador da mecânica do quadril nos planos frontal e transverso durante a corrida ou atividades como descer um degrau em indivíduos saudáveis (2).
(N.T: Descer um degrau, step down em inglês. Existe um teste muito usado que se chama exatamente assim, “step down test”, em português seria “teste de descer um degrau” – imagem abaixo).

Em outras palavras, ter fraqueza no quadril não significa que você se mova mal. Outro fato interessante observado em nossa literatura médica é que o fortalecimento do quadril NÃO melhora a biomecânica durante o agachamento unilateral ou a corrida (2, 4).
Essas atividades melhoram com dicas verbais ou biofeedback (feedback com espelho) (N.T: Retorno de informação biológica seria uma tradução livre do termo biofeedback) durante tarefas específicas e tendem a não melhorar de tarefa para tarefa (melhorar o agachamento unilateral não melhora a mecânica da corrida) (2, 4).
(N.T: Ou seja, parece que não há a transferência de melhora de uma tarefa para outra).
Esse conceito irá se tornar muito importante ao discutirmos a reabilitação.
Independente disso, o fortalecimento do quadril tem mostrado ser efetivo no tratamento da SDFP e aumenta a efetividade ao ser combinado com o fortalecimento do quadríceps (2, 7, 8). Alguns autores teorizam que o fortalecimento do quadril melhora a capacidade da articulação femoropatelar indiretamente, aumentando portanto a capacidade da articulação de lidar com o stress e diminuindo a dor (2,4).
3: Qualidade de Movimento
Na parte 3 dessa série de artigos analisamos de forma um pouco mais profunda os movimentos no quadril, fêmur, tíbia, tornozelo e no pé. Vimos como estes movimentos se relacionam com a articulação femoropatelar.
A rotação interna do fêmur e a rotação externa da tíbia lateralizam o stress aplicado na articulação femoropatelar e diminuem a área de superfície dentro da articulação responsável por dissipar forças. Todas essas coisas aumentam o stress dentro da articulação.
Pronação excessiva do pé (4), falta de dorsiflexão do tornozelo (26, 27) e queda do quadril contralateral durante agachamentos unilaterais e saltos também podem conduzir a rotação anormal na tíbia e no fêmur.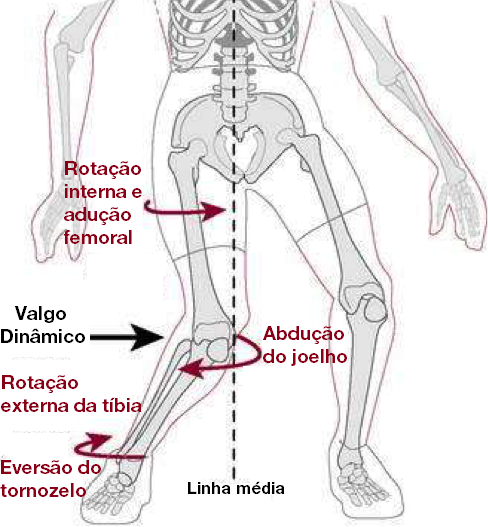
Pessoas com Síndrome de Dor Femoropatelar (SDFP) têm uma maior inclinação lateral do tronco ipsilateral (N.T: Para o lado do joelho problemático), queda do quadril contralateral, adução do quadril e valgo no joelho (3).
A correção dessas falhas mecânicas em indivíduos com SDFP pode melhorar os sintomas (2, 10, 14). É provado que maior valgo no joelho, adução do quadril e pronação do pé provoca a dor no joelho dos pacientes (3). Basicamente, corrigir esses movimentos faz com que as pessoas se sintam melhor e piorá-los cria mais dor no joelho.
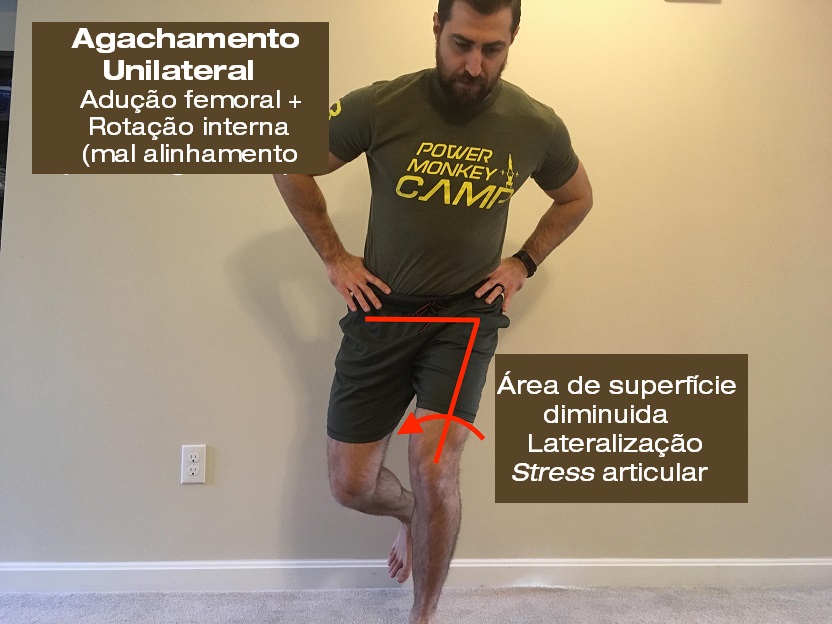 Faz sentido então que manter o alinhamento neutro da articulação patelofemoral durante o movimento pode melhorar a capacidade do joelho.
Faz sentido então que manter o alinhamento neutro da articulação patelofemoral durante o movimento pode melhorar a capacidade do joelho.
Nota: Somente 50% dos pacientes com SDFP se apresentam com esses problemas de mal alinhamento (4). Isto significa que provavelmente existam muitos outros fatores que contribuem para o quadro doloroso além de movimento alterado apenas. Essa é provavelmente a razão pela qual muitos atletas têm “movimento ruim” durante a corrida e nunca experimentam qualquer dor no joelho. Eles podem ter construído capacidade de outras maneiras e podem suportar um aumento de stress sem problemas.
Também tenha em mente que à medida que descemos mais profundamente em flexão do joelho (N.T: Como em um agachamento) e quando o grau de contração do quadríceps aumenta, aumentamos o stress dentro da articulação femoropatelar.
Ter mais flexão do joelho e contração mais forte do quadríceps irá aumentar o stress na articulação femoropatelar. Isso irá se tornar importante durante a reabilitação, quando a capacidade da articulação é limitada e estamos tentando aplicar a dose correta de exercício para reduzir a dor e restaurar a homeostase.
4: Fatores Psicossociais
O Dictionary.com descreve psicossocial como:
- Relativo à inter-relação de fatores sociais, o pensamento e comportamento individual.
Fatores psicossociais são coisas como crenças e pensamentos automáticos que podem direcionar bom ou mau comportamento durante a reabilitação. Fatores sociais influenciam estes pensamentos e comportamentos também.
A Síndrome de Dor Femoropatelar é correlacionada com ansiedade, depressão, medo do movimento e catastrofização (2, 25). Esses são conhecidos como fatores psicossociais e podem complicar o processo de reabilitação.
Esses pensamentos podem diminuir o desejo do paciente de realizar movimentos que produzem dor, além desses pensamentos negativos sensibilizarem nosso sistema nervoso central a criar ainda mais dor. Esses pensamentos e comportamentos negativos podem atrapalhar nosso esforço na reabilitação.
Um exemplo de catastrofização seria:
“Não acredito que meus joelhos doem quando tento agachar. Isso não vai melhorar nunca e nunca serei capaz de competir novamente”.
Um exemplo de crença negativa contribuindo para a perpetuação da dor seria:
“Sentir dor é um sinal de que meu joelho não está melhorando, está piorando e provavelmente sofrendo mais dano”.
Esses pensamentos e crenças podem ser abordados através de uma combinação de educação em neurociência terapêutica e terapia cognitiva comportamental. Entraremos nesses tópicos mais adiante no próximo artigo.
Por último, condições como ansiedade e depressão perpetuam a liberação de hormônios do stress como o cortisol. Cortisol é um hormônio que pode sensibilizar o sistema nervoso e aumentar a dor (28).
Obviamente sabemos que ansiedade e depressão são apenas 2 causas que trazem muito estresse. Stress vem em todas formas e em demasia pode exacerbar qualquer condição dolorosa (não apenas a dor no joelho). Administrar o estresse é obviamente parte dessa equação, assim como:
- Sono adequado.
- Nutrição e hidratação adequadas.
- Viver a vida de acordo com a sua moral, objetivos e sonhos.
- Praticar a psicologia positiva e meditação.
- Administrar pensamentos negativos através de técnicas como a terapia cognitiva comportamental.
Esse é um tópico gigantesco que eu indubitavelmente irei cobrir em séries futuras, mas por enquanto apenas tenha em mente que isso é parte da equação de capacidade e dor.
5: Genética e Índice de Massa Corporal (IMC)
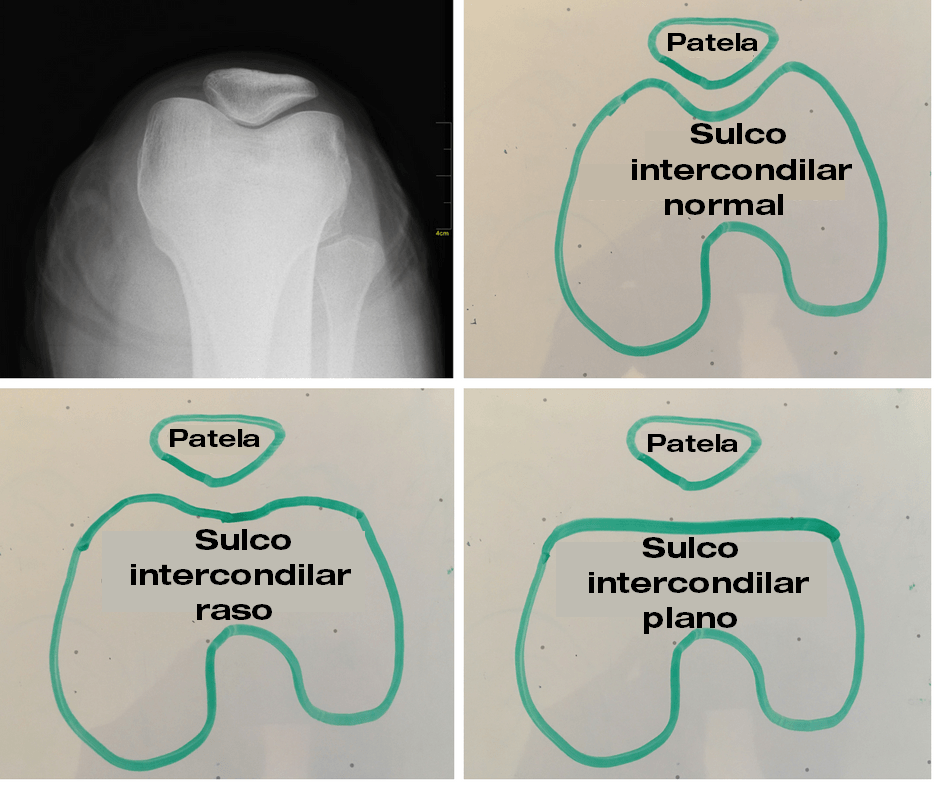
Agora, metade disso é boa ou má notícia. Não podemos escolher nossos pais. Geneticamente recebemos um formato específico de nossa patela e sulco intercondilar. Como discutido na parte 2, isso muda de pessoa para pessoa. Em algumas, o encaixe entre a patela e o sulco não é tão bom. Em outras é. C’est la vie (é a vida).
A outra peça da equação é o Índice de Massa Corporal (IMC). IMC é a proporção entre a altura e o peso. Se você é muito pesado e baixo terá um maior IMC. Isso é algo que podemos controlar.
Ter um maior IMC se correlaciona com a SDFP somente em adultos (23). Por alguma razão, o IMC não é correlacionado com SDFP em adolescentes (23). De qualquer forma, faz sentido. Quanto mais pesado se é, maior o stress colocado na articulação patelofemoral quando se usa os membros inferiores.
Então, o que dá à nossa articulação patelofemoral maior capacidade?
- Programação de treinamento apropriada e cargas progressivas.
- Muito fortalecimento para o joelho e quadril.
- Biomecânica apropriada nos levantamentos com peso, corrida e movimento.
- Uma abordagem psicossocial positiva com muitos mecanismos de recuperação para o corpo e a mente.
- Boa genética e monitorar o peso corporal (IMC).
Agora tomemos essas informações e apliquemos ao exemplo do corredor fornecido anteriormente nesta série de artigos (N.T: Parte 4). Se você se recorda, o “corredor B” acabou lesionado, ele também tinha uma capacidade menor do que a do “corredor A”.
Talvez o “corredor B”:
- Não se preparou tão bem para correr a maratona como o “corredor A”.
- Tem menos força no quadríceps do que o “corredor A”.
- Tinha valgo dinâmico no joelho durante a corrida.
- Estava lidando com um divórcio recente e um quadro de depressão durante o treinamento e a corrida.
- Tem um sulco intercondilar mais raso do que o “corredor A”.
- Estava dormindo somente 5-6 h por noite.
- Estava carregando uns quilos extras, mais do que seria um IMC considerado normal.
Qualquer um desses fatores pode ter diminuído sua capacidade e aumentado o fator de risco. Felizmente, agora você pode ver que se lesionar é parte de um processo multifatorial. Frequentemente não é somente um único fator (técnica, força muscular, mobilidade) que culmina em uma lesão. Todos esses fatores provavelmente são relevantes.
Recapitulando:
- Síndrome de Dor Femoropatelar é influenciada pela “capacidade” total do joelho.
- Altos níveis de capacidade podem funcionar como um amortecedor contra lesões.
- A capacidade da articulação patelofemoral é influenciada por uma série de fatores.
- Se vai se experenciar ou não uma dor no joelho depende de uma interação complexa de todos esses fatores.
Outro objetivo desta série de artigos foi mostrar todos os fatores levam à uma homeostase do joelho. Quando se tem dor vindo de uma SDFP a homeostase do joelho é quebrada. A fim de se livrar da dor temos de recuperar a capacidade da articulação.
No próximo artigo trataremos de como modificar estes 5 fatores para nos livrarmos da dor e voltarmos aos treinos.
Confira a próxima parte em: Guia para a Dor Patelofemoral – Parte 6 – Dor
[/vc_column_text][vc_single_image image=”12649″ img_size=”full” alignment=”center” onclick=”custom_link” img_link_target=”_blank” link=”https://fortius.com.br/produto/avaliacao-e-reprogramacao/”][vc_single_image image=”12641″ img_size=”full” alignment=”center” onclick=”custom_link” img_link_target=”_blank” link=”https://fortius.com.br/produto/anatomia-palpatoria-e-liberacao-miofascial/”][vc_tta_accordion][vc_tta_section title=”Artigo Original” tab_id=”1545673677477-8748c011-b418″][vc_column_text]
[/vc_column_text][/vc_tta_section][vc_tta_section title=”Referências Bibliográficas” tab_id=”1545673677434-ddab1a77-3b86″][vc_column_text]
- Current Concepts and Treatment of Patellofemoral Compressive Issues IJSPT 2016 https://www.ncbi.nlm.nih.gov/pubmed/27904792
- Current Concepts in Biomechanical Interventions for Patellofemoral Pain IJSPT 2016 https://www.ncbi.nlm.nih.gov/pubmed/27904791
- Examination of the Patellofemoral Joint IJSPT 2016 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5095938/
- Biomechanics and pathomechanics of the Patellofemoral Joint IJSPT 2016 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5095937/
- Salsich GB, Perman WH. Patellofemoral joint contact area is influenced by tibiofemoral rotation alignment in individuals who have patellofemoral pain. J Orthop Sports Phys Ther. 2007;37(9):521-528.
- Tibiofemoral and Patellofemoral Mechanics are Altered at Small Knee Flexion Angles in People with Patellofemoral Pain https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3425715/
- Kay M Crossley, Marienke van Middelkoop, Michael J Callaghan, Natalie J Collins, Michael Skovdal Rathleff, Christian J Barton, 2016 Patellofemoral pain consensus statement from the 4th International Patellofemoral Pain Research Retreat, Manchester. Part 2: recommended physical interventions (exercise, taping, bracing, foot orthoses and combined interventions) BJSM http://bjsm.bmj.com/content/early/2016/05/31/bjsports-2016-096268
- Christian John Barton, Simon Lack, Steph Hemmings, Saad Tufail, Dylan Morrissey, The ‘Best Practice Guide to Conservative Management of Patellofemoral Pain’: incorporating level 1 evidence with expert clinical reasoning BJSM 2015http://bjsm.bmj.com/content/49/14/923#T
- Patellofemoral pain syndrome and its association with hip, ankle, and foot function in 16- to 18-year-old high school students: a single-blind case-control study. https://www.ncbi.nlm.nih.gov/pubmed/21622633
- Factors associated with patellofemoral pain syndrome: a systematic review. BJSM 2013 https://www.ncbi.nlm.nih.gov/pubmed/22815424
- The Pathophysiology of Patellofemoral Pain Syndrome – Scott Dye http://prdupl02.ynet.co.il/ForumFiles_2/19447772.pdf
- Hartmann, H., Wirth, K., & Klusemann, M. (2013). Analysis of the Load on the Knee Joint and Vertebral Column with Changes in Squatting Depth and Weight Load. Sports Med.
- 2016 Patellofemoral pain consensus statement from the 4th International Patellofemoral Pain Research Retreat, Manchester. Part 1: Terminology, definitions, clinical examination, natural history, patellofemoral osteoarthritis and patient-reported outcome measures” in Br J Sports Med, volume 50 on page 839.
- Trunk and lower extremity segment kinematics and their relationship to pain following movement instruction during a single-leg squat in females with dynamic knee valgus and patellofemoral pain. 2015 https://www.ncbi.nlm.nih.gov/pubmed/24836048
- The Basic Science of Articular Cartilage – Sports Health 2009 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3445147/
- Patellofemoral joint kinetics while squatting with and without an external load. JOSPT 2002 https://www.ncbi.nlm.nih.gov/pubmed/11949662
- The Development and Application of an Injury Prediction Model for Noncontact, Soft-Tissue Injuries in Elite Collision Sport Athletes. (n.d.). Retrieved August 01, 2016, from https://www.researchgate.net/publication/46288877_The_Development_and_Application_of_an_Injury_Prediction_Model_for_Noncontact_Soft-Tissue_Injuries_in_Elite_Collision_Sport_Athletes
- Relationship Between Training Load and Injury in Professional Rugby League https://www.researchgate.net/profile/Tim_Gabbett/publication/49775412_Relationship_between_training_load_and_injury_in_professional_rugby_league_players/links/551894590cf2d70ee27b41ad.pdf
- Training and game loads and injury risk in elite Australian footballers. (n.d.). Retrieved from https://www.researchgate.net/profile/Brent_Rogalski/publication/234699103_Training_and_game_loads_and_injury_risk_in_elite_Australian_footballers/links/53dadd6b0cf2a19eee8b3f9f.pdf
- The acute:chronic workload ratio predicts injury: high chronic workload may decrease injury risk in elite rugby league players. Retrieved from http://bjsm.bmj.com/content/50/4/231 Hulin, Gabbett, Lawson, Caputi, Sampson
- Prospective Predictors of Patellofemoral Pain Syndrome: A Systematic Review With Meta-analysis. Sports Health 2012
https://www.ncbi.nlm.nih.gov/pubmed/23016077 - Factors associated with patellofemoral pain syndrome: a systematic review. BJSM 2013 https://www.ncbi.nlm.nih.gov/pubmed/22815424
- Is body mass index associated with patellofemoral pain and patellofemoral osteoarthritis? A systematic review and meta-regression and analysis. BJSM 2017 https://www.ncbi.nlm.nih.gov/pubmed/27927675
- Is Knee Pain During Adolescence a Self-limiting Condition? Prognosis of Patellofemoral Pain and Other Types of Knee Pain. AJSM 2016 https://www.ncbi.nlm.nih.gov/pubmed/26792702
- The psychological features of patellofemoral pain: a systematic review. BJSM 2017 https://www.ncbi.nlm.nih.gov/pubmed/28320733
- The Association of Ankle Dorsiflexion Range of Motion With Hip and Knee Kinematics During the Lateral Step-down Test. JOSPT 2016
https://www.ncbi.nlm.nih.gov/pubmed/27686412 - The effect of reduced ankle dorsiflexion on lower extremity mechanics during landing: A systematic review Journal Sci Med Sport 2017 https://www.ncbi.nlm.nih.gov/pubmed/26117159
- Stress and Your Body: The Great Courses by Robert Sapolsky
- Effectiveness of Manual Therapy on Pain and Self-Reported Function in Individuals With Patellofemoral Pain: Systematic Review and Meta-Analysis JOSPT 2018 https://www.jospt.org/doi/pdf/10.2519/jospt.2018.7243
- Effectiveness of hip muscle strengthening in patellofemoral pain syndrome patients: a systematic review https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4518569/
- Exercise for treating patellofemoral pain syndrome: an abridged version of Cochrane systematic review. https://www.ncbi.nlm.nih.gov/pubmed/26158920 Cochrane 2016
- Differences in pressure pain threshold among men and women after foam rolling. https://www.ncbi.nlm.nih.gov/pubmed/29037655
- Managing Chronic Pain – John Otis: Treatments that Work
- A prospective study predicting the outcome of chronic low back pain and physical therapy: the role of fear-avoidance beliefs and extraspinal painhttps://www.ncbi.nlm.nih.gov/pubmed/26995499
- Nonspecific Low Back Pain and Return to Work https://www.aafp.org/afp/2007/1115/p1497.html#sec-7
- Therapeutic Neuroscience Education – Adriaan Louw
[/vc_column_text][/vc_tta_section][/vc_tta_accordion][/vc_column][/vc_row]







